|
|
NOCICEPTION ET DOULEUR
|
| Nous
possédons des récepteurs sensoriels à haut
seuil mis en jeu uniquement par des stimulations provoquant des
lésions de l'organisme. Ces stimulations nocives mettent
en jeu des "nocicepteurs", dont l'activité provoque
une sensation consciente particulière : la douleur. Il faut, en effet, avant tout ne pas confondre douleur et nociception. La nociception est le processus sensoriel à l'origine du message nerveux qui provoque la douleur. Les nocicepteurs peuvent être très activés sans qu'il y ait douleur - à l'opposé, une douleur peut être très intense sans activation majeure des nocicepteurs. Nous savons tous qu'une forte émotion, un état de stress aigu ou même simplement une intense concentration peuvent supprimer une sensation douloureuse : qui ne s'est pas coupé sans s'en rendre compte, obnubilé par l'exécution d'une tâche prennante ? La douleur nous apprend à éviter les situations dangereuse. C'est avant tout un signal d'alarme qui met en jeu des réflexes de protection nous permettant de nous soustraire aux stimulus nocifs - de soulager les parties de notre corps soumises à de trop fortes tensions. Les rares patients naissant avec un déficit de la sensation douloureuse vivent avec le risque permanent de s'autodétruire puisqu'ils ne réalisent jamais quand ils se font mal - ils meurent en général assez jeunes. |
LES QUALITÉS DE LA DOULEUR
|
- En fonction de la localisation de la stimulation
La douleur peut avoir plusieurs "qualités" suivant son origine. La douleur provenant de la peau est qualifiée de superficielle, celle provenant des muscles et des articulations de profonde.
- En fonction de l'intensité de la stimulation
Lorsque l'on se pique avec une aiguille, on ressent tout d'abord une douleur vive, localisée, qui disparaît rapidement. Si la piqûre est forte, la douleur vive (douleur rapide) est suivie d'une douleur sourde, diffuse, mal localisée, qui disparaît beaucoup plus lentement (douleur lente). On considère que deux catégories de fibres participent en fait à la douleur : des fibres myéliniques de fins diamètres (A delta, 10 m.sec-1) responsables de la douleur rapide et des fibres amyéliniques (fibres C, 1 m.sec-1) véhiculant la douleur lente. L'impulsion brève et intense excite les deux types de terminaisons et la différence entre les vitesses de conduction des deux types de fibres explique le décalage des sensations ressenties.
|
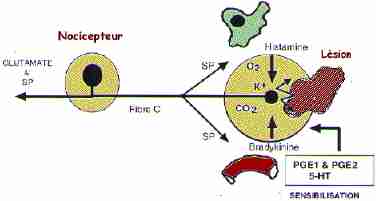 |
L'histamine, sécrétée par les mastocytes, est très algogène en injection intradermique. Elle excite les nocicepteurs polymodaux. La bradykinine, puissant vasodilatateur, excite les nocicepteurs cutanés et facilite la réponse des fibres C à un échauffement. Les prostaglandines (PGE1 et PGE2), produites par les cellules endothéliales vasculaires, comme la sérotonine, présente dans les plaquettes sanguines, induisent des phénomènes de sensibilisation à l'histamine et à la bradykinine. Les terminaisons libres sont également sensibles aux variations de concentration locales en O2, en CO2 et à la composition ionique (K+) du milieu extracellulaire.
|
La douleur "lente", dont l'exemple type est la brûlure, peut conduire à une hyperalgésie (ex. "coup de soleil"): le seuil de la douleur est abaissé et des stimuli non douloureux tels que le port de vêtements deviennent insupportables. Cette hyperalgésie est un phénomène de sensibilisation, du à la libération de substances chimiques par les tissus lésés.
1. Toute réaction inflammatoire débute par une "alerte chimique". Les cellules des tissus lésés, les phagocytes et les mastocytes, provoquent la libération des médiateurs de l'inflammation.
2. La stimulation des fibres C, liées aux nocicepteurs, induit la libération périphérique de substance P ("réflexe d'axone") et provoque une "inflammation neurogène".
Le microenvironnement des nocicepteurs est un véritable "bouillon", une "soupe périphérique". Ces substances interviennent dans le déclenchement et surtout le maintien voire la recrudescence des phénomènes douloureux.
|
- En fonction de la durée de la stimulation
La durée de la stimulation nociceptive est également essentielle. Les douleurs aiguës, généralement limitées à l'organe atteint (carie, brûlure ), sont des douleurs d'alarme, vives, précoces, bien localisées, qui s'accompagnent de vives réactions végétatives (tachycardie, tachypnée, sueurs ) et de réactions motrices (réflexe de retrait). Les douleurs chroniques (> à 6 mois) peuvent, par leur durée, conduire à une atteinte grave de la personnalité (insomnies, troubles de l'humeur, dépression ). Il n'existe alors plus de relation claire entre l'ampleur de la lésion organique et l'intensité de la douleur chronique.
|
LES NOCICEPTEURS
|
Il existe des récepteurs cutanés - essentiellement, des terminaisons libres de fibres amyéliniques - qui ne répondent qu'à des stimulations potentiellement dommageables à la peau (mécaniques, thermiques ou chimiques). On distingue quatre types de nocicepteurs :
- Les nocicepteurs mécaniques répondent à la piqûre, au pincement ou à la torsion de la peau avec une décharge qui dure tout le temps de la stimulation, sans adaptation. Leurs champs récepteurs sont larges (1 à 8 cm2). composés de zones ponctuelles (1 mm2) séparées par des zones silencieuses. Leurs fibres afférentes sont essentiellement de type A delta.
- Les nocicepteurs thermiques répondent à des stimulus thermiques élevés (> 45° C) ou bas (< 10° C). Leurs champs récepteurs sont ponctuels (1 - 3 mm2) et ils sont liés essentiellement à des fibres amyéliniques (fibres C).
- Les nocicepteurs sensibles aux agents chimiques répondent aux agents toxiques externes comme aux substances produites par les tissus lésés (cf. supra).
- Les nocicepteurs polymodaux répondent à la fois à des stimulus nociceptifs mécaniques et thermiques. Ils sont liés à des fibres C amyéliniques. Ils constituent près de 90% des fibres amyéliniques contenus dans un nerf cutané.
|
| [SUITE] |
|
